「トリガーポイントマニュアル」で取り上げている永続化要因(治りにくく、再発しやすい要因)で主なものは次の通りです。
【構造的要因】
- 下肢長不等(脚の長さに差がある)
- 半側小骨盤(どちらかの骨盤が小さい)
- 短い上腕(体幹に対して短い上腕:立位で肘が骨盤につかない)
- モートン足構造(足の第2中足骨が長い)
- 姿勢
【生理的要因】
- ビタミン・ミネラル不足
- 甲状腺機能低下症
- 低血糖症
- 痛風体質
当研究所にご相談に来られる方で、症状が長年続いている方、症状が重い方ほど、これらの要因をいくつも持っておられる傾向があります。
それでは個々の要因について、どのような影響があるのかを見て行きましょう。
下肢長不等(脚の長さに差がある)
脚の長さに差がある人は、80%以上の人に大なり小なり見られるという研究もあり、症状が治りにくくなる要因として多くの人に当てはまります。
脚の長さに差があるとどちらかに身体が傾きますので、それを補おうとして背中の筋(脊柱起立筋)などを使って身体の傾きを立て直します。
この身体の立て直しは立位では常に行われる為、それに使われる筋に過負荷が掛かります。
交通事故やスポーツでの障害などで生じたトリガーポイントが冷えや反復使用などで活性化してしまった場合、この過負荷があるために治りにくくなってしまいます。
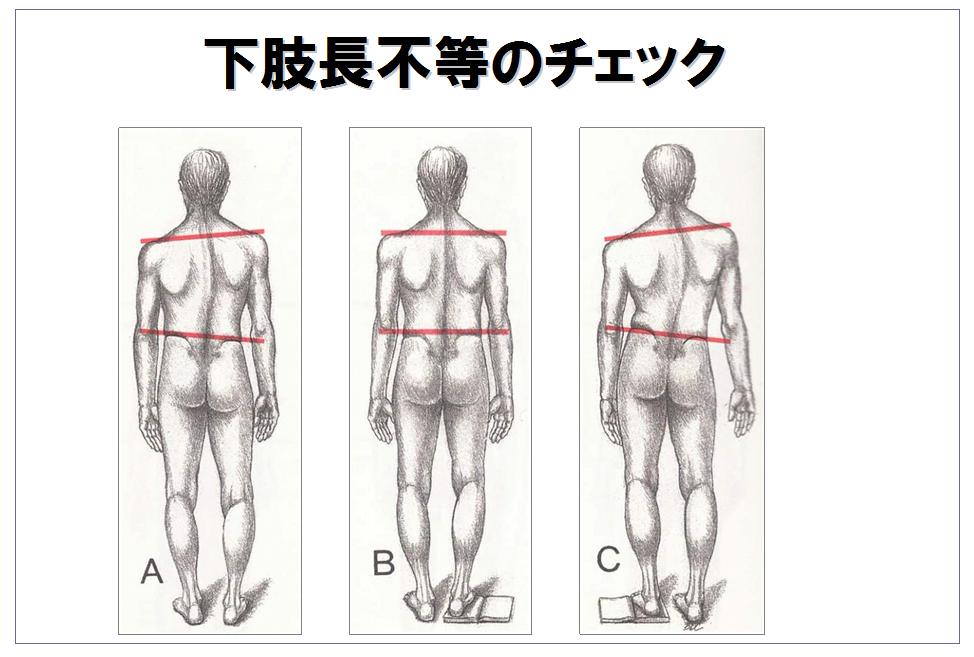
(図A)右足が短い為に、右の背部の筋を使って身体の傾きを正そうとします。 その為右に背部に電柱が入ったような筋の緊張が生まれます。
(図B)右の踵の下に1cm程の本を挟んでみますと、脊柱の緊張は瞬時に消滅し、首や肩の筋も弛みます。
(図C)長い方の踵の下に本を挟みますと身体が大きく傾きます。
半側小骨盤(どちらかの骨盤が小さい)
半側小骨盤は2つのタイプがあります。
一つは縦の長さが差があるタイプで、このタイプは座った時に身体に傾きが生じます。その為「下肢長不等」がある人と同じように、その傾きを補償するために使われる筋に過負荷が掛かります。
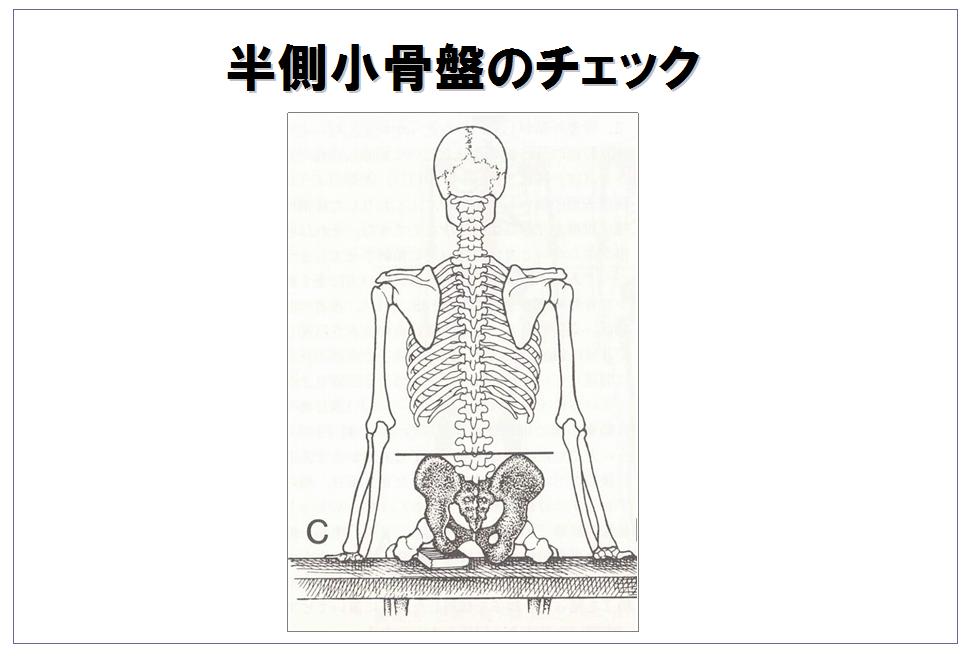
この図の場合は左の骨盤が小さい為左の座骨の下に本を挟んでいます。 本を挟むことによって左に傾く事による背部の緊張が緩和されます。
じっと立っているよりも座っていることの方が多いですので、下肢長の不均等よりもどちらかの骨盤の大きさに差がある方が背部の筋に与える影響は大きくなります。
もう一つのタイプは、横幅に差があるために、仰向けやうつ伏せなどで寝た場合にお尻の高さに差が出ます。
このタイプは仰向けやうつ伏せの状態の時に、腰の所で捻れが生じるため、その周囲の筋から緊張が生まれます。
短い上腕
これは体幹に対して上腕が短いタイプで、立位で肘が腸骨(骨盤)に届きません。
このタイプの方は、普通の肘掛け椅子では肘が届きませんので、片方に身体を傾けたり、前傾をして肘を付きますので姿勢が偏ります。腕の重みを肩の周囲の筋で支えがちになりますので、肩が凝りやすくなります。そのため筋のトラブルが治りにくくなります。
モートン足構造
足の人差し指の中足骨が通常よりも長く、人差し指が親指よりも長く見える事が多いタイプです。しかし足の人差し指が長く見えなくても、中足骨が長いタイプの方もあり、足の裏を見たときに、人差し指の付け根の所が硬くなっています。
親指よりも人差し指の付け根が先に地面に着き、その後に親指が着地する事になります。その為足首がぐらぐらすると共に、膝も内側に入ったり、外側に出たりと、下肢全体が揺れ動きます。
この動きは足首の腓骨筋に過負荷を与えると共に、膝関節に痛みを感じさせるトリガーポイントを生じる、内側広筋にも緊張をもたらしますので、内側広筋をはじめとする大腿四頭筋にトリガーポイントがある方は治りにくくなります。
姿勢
姿勢矯正法(アレクサンダー・テクニーク)を開発した、F・M・アレクサンダーは、ほとんどの人が顎を挙げ頭を後に引く癖があることを発見し、それが身体のさまざまな不調につながっているとしています。
頭部の重心は支点よりも前方に位置するため、頭部は常に後に引く筋肉によって保たれています。この筋群の緊張がストレスや防御的な反応によって過剰となると、後頸部の緊張だけでなく背部の緊張を作り、やがてそれが身体全体に連動して行き、全身の緊張や呼吸機能、内蔵機能にまで影響を及ぼしているとしています。そこで、頭部を重力に従った状態に保つことで、それらの緊張が緩和され、全身の機能が回復してくると言うことがアレクサンダー・テクニークの考え方です。
そしてこのことなしには全身の様々な愁訴は解決できないとして、頭の位置を重力に従った状態に保つことを「初原的自由」と名付けて重要視しています。
ビタミン、ミネラル不足
ビタミン、ミネラルの欠乏症は、筋痛が治りにくくなる事に関わっています。
1)慢性的な痛みを持つ患者のほぼ半分は永続的な回復を得るためにビタミン不足の問題を解決する必要がある。2)患者が筋膜治療に全く反応せず,または一時的な回復しか得られない場合,まずビタミン欠乏症の検査が必要。3)ビタミン不足⇒筋肉の収縮に必要なエネルギー代謝の減少,⇒神経系に於ける刺激受容性を増大4)ミネラル不足⇒神経系に於ける刺激受容性を増大5)自覚されていないビタミン欠乏症の罹患率は異常に高い。
(Travell&Simons)
ビタミン類の内、特に筋筋膜性疼痛の症状に関わるのは、 B1、B6、B12、葉酸、Cで、ミネラルでは、カルシウム、鉄分、カリウムです。ビタミン不足は筋肉のエネルギー代謝を減少させ、神経系に対しては刺激受容性を増大させるため、筋痛の問題に大きな影響を与えます。ミネラルの欠乏症は筋痛症の刺激受容性の増大に関わり、筋繊維の興奮収縮や神経の伝達などにも関わっています。
慢性的な痛みの症状を持っている人の半数にビタミン、ミネラル不足が見られ、これらに不足がある人は、痛みからの根本的な回復を得るにはこの問題の解決が欠かせません。
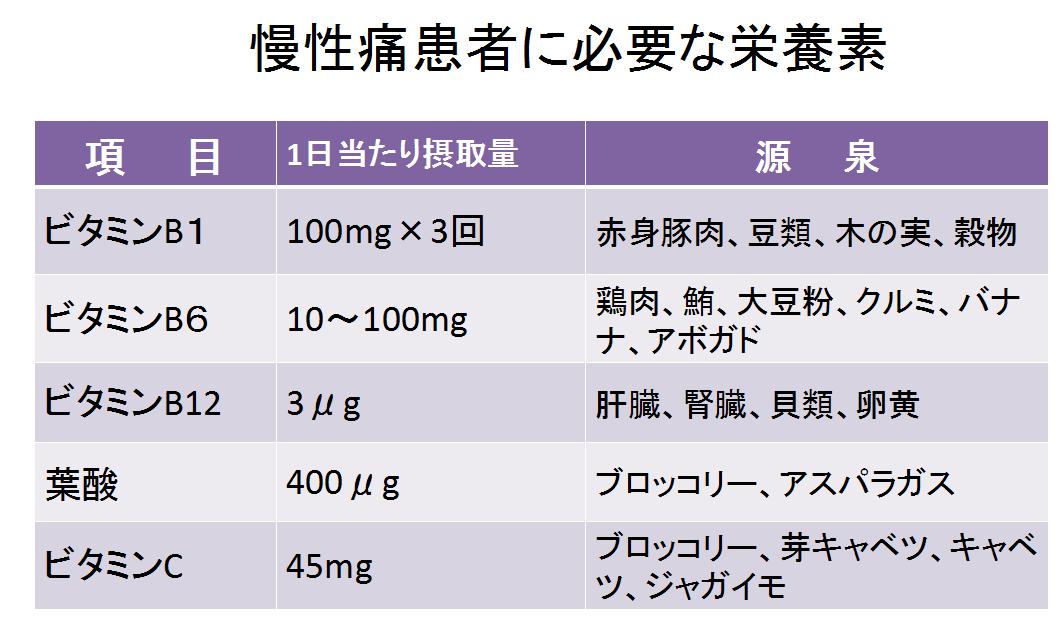
☆栄養素のチェックをしてみましょう⇒
☆栄養の事について詳しく知りたい方は(薬剤師「忘れな草」さんのブログ)⇒
甲状腺機能低下症
筋肉内のエネルギー代謝不足は、筋筋膜性疼痛症を悪化させ、治りにくくなる方向に働いていると考えられています。そしてこの代謝不足があると、トリガーポイントに対する治療に、全く反応を示さなかったり、効果があっても長続きしない場合があります。
線維筋痛症の12%は、甲状腺機能低下症が起こしているという研究もあり、甲状腺機能低下症と筋痛症は関係が深いと言えます。
甲状腺機能は多くの場合、甲状腺刺激ホルモン(TSH)、と甲状腺ホルモンを計ります。甲状腺の機能が低下していると、当然甲状腺ホルモンの分泌が減り、それを改善しようとして甲状腺刺激ホルモン(TSH)が上昇します。ところが筋痛症を起こしている人の中には、甲状腺刺激ホルモン(TSH)が上昇せず、甲状腺ホルモンも基準値内か、もしくは僅かに基準値から下がっている程度のため治療の対象とならず、治療が為されないまま、原因不明の症状や筋痛で悩み続けている方がかなりおられます。
【潜在性甲状腺機能低下症は想像以上に多い】
最近、米国のコロラド州で行われた甲状腺機能の住民スクリーニングによると、アメリカ人の1,300万人は潜在性甲状腺機能低下症の診断が付かないで、見逃されている可能性があり、もっとスクリーニングをやるべきだと報告している(Arch Intern Med 2000; 160: 526-534)
この研究から分かったことは以下です。
・甲状腺ホルモン剤を服用していない人の約10%に甲状腺機能異常がみられ、それは気づかれないで放置されている。
田尻クリニック/田尻淳一
・たとえほんの少しの甲状腺機能低下症でも血清コレステロール値は増加する。
・甲状腺機能低下症は男性より女性に多いが、高齢になると男性も女性と同じように甲状腺機能低下症の頻度が増す。
・TSHによるスクリーニングが必要であり、潜在性甲状腺機能低下症の患者に対しては積極的な治療が必要である。
低血糖症
低血糖症によって、トリガーポイントの活動が活性化し、トリガーポイント治療に対する反応が低下、または治療による効果が短縮されます。
従って、トリガーポイント治療を受ける前に、低血糖症の治療が必要となります。
痛風体質(高尿酸血症)
痛風体質はトリガーポイントやリウマチを悪化させる傾向があり、トリガーポイントが生じやすく、治療への反応も低い。逆に高尿酸血症がコントロールされていると、トリガーポイント治療に対する反応が格段に良くなるとされています。
目次
- 1.日本の痛み医療は遅れている!?
- 1-1 現代医学は痛みの原因のとらえ方を間違えています。
- 1-2 今までの「痛み常識」を疑ってみる
- 1-3 画像診断は役に立たない
- 1-4 構造的アプローチから機能的アプローチへ

